Antikoagulaatiohoidon ohjaus eteisvärinään sairastuneelle
Eteisvärinää sairastavan antikoagulaatiohoidossa voidaan käyttää joko suoraa antikoagulanttia tai varfariinia. Huomioi ohjauksessa sekä antikoagulaatiohoitoon yleisesti liittyvät asiat että erikseen suoriin antikoagulantteihin ja varfariiniin liittyvät asiat.
Yleiset asiat antikoagulaatiohoidosta Suorat antikoagulantit Varfariini
Yleiset asiat antikoagulaatiohoidosta
Lääkehoidon aihe ja kesto
Antikoagulaatiohoidon aihe on aivoverenkiertohäiriön estäminen. Siksi on olennaista, että lääke otetaan säännöllisesti ja lääkemääräyksen mukaisella annostuksella.
Antikoagulaatiohoidon tarve arvioidaan CHA2DS2VASc -pisteytyksen avulla. Tavallisimmin hoito on pysyvä. Rytminsiirron ja katetriablaation yhteydessä hoito on joissakin tapauksissa määräaikainen.
Yhteisvaikutukset
Antikoagulanteilla on yhteisvaikutuksia monien lääkkeiden kanssa. Muistuta potilasta kertomaan antikoagulaatiohoidostaan lääkärikäynneillä ja apteekkiostoksilla yhteisvaikutusten tarkistamiseksi.
Tilapäisiin särkyihin kannattaa käyttää parasetamolia, sillä se ei vaikuta veren hyytymissysteemiin, kuten tulehduskipulääkkeet.
Tärkeimpiä yhteisvaikutuksia
| Rivaroksabaani | Monet sienilääkkeet, epilepsialääkkeet karbamatsepiini (mm. Neurotol®) ja fenytoiini (Hydantin®), HIV-lääkkeet, antibiootti rifampisiini (Rimapen®) |
| Apiksabaani | Kaikki edelliset |
| Dabigatraani | Kaikki edelliset, lisäksi rytmihäiriölääkkeet dronedaroni (Multaq®) ja verapamiili (mm. Isoptin®) |
| Edoksabaani | Kaikki edelliset, lisäksi eräät antibiootit (erytromysiini, klaritromysiini) |
| Varfariini | Monet sienilääkkeet, epilepsialääke karbamatsepiini (mm. Neurotol®), eräät antibiootit (mm. metronidatsoli, erytromysiini, kefaleksiini, klaritromysiini, rifampisiini), rytmihäiriölääkkeet amiodaroni (Cordarone®) ja diltiatseemi (Dilzem®), kihtilääke allopurinoli (Apurin®), melatoniini |
Kasvisrohdosvalmisteet ja vitamiinit
Kasvisrohdosvalmisteita (”luontaistuote”) ja suuria A-, C- ja E-vitamiiniannoksia ei suositella varfariinia käyttävälle. Mäkikuismaa ei pidä käyttää varfariinin eikä suorien antikoagulanttien kanssa. Greippimehun käyttöä kannattaa välttää erityisesti rivaroksabaanin kanssa.
Vuoto-oireet
Antikoagulaatiohoidon haittana on lisääntynyt riski verenvuotoihin. Yleensä vuodot ovat lieviä ja ne ilmenevät lisääntyneenä mustelmataipumuksena, nenäverenvuotoina tai että haavaa joutuu painamaan tavallista pidempään, jotta verenvuoto tyrehtyisi.
Jos vuoto tyrehtyy kotikonstein, kehota asiakasta varaamaan kontrollikäynti. Tilanne ei vaadi yhteydenottoa päivystykseen. Jos vuoto kuitenkin jatkuu, on viisainta lähteä päivystyspoliklinikalle, jossa vuoto hoidetaan ja antikoagulaatiohoidon tilanne arvioidaan uudelleen. Lääkitystä ei tule koskaan muuttaa itsenäisesti.
Vakavissa verenvuototilanteissa antikoagulaatiohoito keskeytetään. Hätätilanteessa suoran antikoagulantin vaikutus voidaan välittömästi kumota spesifisellä vasta-aineella ja varfariinin vaikutus K-vitamiinilla.
Verenvuotoon viittaavia oireita:
- Ilmaantuu voimakasta vatsakipua, heikotusta, päänsärkyä tai tasapainovaikeuksia
- Ikenet tai nenä vuotavat herkästi verta
- Ulosteet muuttuvat tummiksi tai virtsa veriseksi
- Tulee veriysköksiä tai veristä oksentelua
- Esiintyy runsaasti kuukautisvuotoa tai poikkeavaa synnytinelinten verenvuotoa
- Pienetkin naarmut vuotavat verta
Tukosoireet
Antikoagulaatiohoitoa käyttävä voi saada tukoksen hoidosta huolimatta. Jos tukokseen viittaavia oireita ilmenee, on syytä ottaa yhteyttä päivystykseen. Jos oireet sopivat aivoverenkiertohäiriöön, on viipymättä soitettava hätänumeroon 112.
Verisuonitukokseen viittaavia oireita
Aivoverenkiertohäiriön oireet:
- Halvausoireet: yleensä toispuoleinen käden ja/tai jalan voimattomuus tai tunnottomuus
- Suupielen roikkuminen
- Puhehäiriö
- Näköhäiriö: molemmilla silmillä nähtävät kaksoiskuvat tai näkökentän puutokset
- Tasapainohäiriö, kävelyvaikeus ja huimaus yhdessä
Paikallisoireet:
- Raaja: kipu, turvotus, punotus, kuumotus
- Keuhkot: hengenahdistus, rintakipu, veriyskä, nopea pulssi, pyörtyminen
- Vatsan alue: paheneva voimakas kipu, pahoinvointi, oksentelu
Seuranta
Antikoagulaatiohoito on usein pysyvä ja hoidon onnistumista täytyy seurata säännöllisillä kontrollikäynneillä. Käynneillä varmistetaan, että lääkehoito toteutuu sovitusti, tarkistetaan mahdolliset haittavaikutukset ja yhteisvaikutukset. Käynnin yhteydessä tarkistetaan myös perusverenkuva sekä kreatiniini.
Ensimmäinen kontrolli on yleensä kuukauden kuluttua hoidon aloituksesta ja sen jälkeen vähintään vuosittain. Seurantakäyntien tiheys määritellään potilaskohtaisesti. Jos potilas on iäkäs, hauras ja hänellä on ilmennyt munuaisten vajaatoimintaa, seurantakäyntejä tarvitaan noin kolmen kuukauden välein.
Varfariinia käyttävät käyvät INR-mittauksissa yleensä kuukausittain.
Varmista, että potilas tietää miten kontrollikäyntien ajanvaraus tapahtuu.
Liikunta
Antikoagulaatiohoito ehkäisee veren normaalia hyytymistä, minkä vuoksi kontaktiurheilulajeja ja suuren loukkaantumisriskin lajeja kannattaa välttää.
Matkustaminen
Antikoagulaatiohoitoa käyttävän kannattaa pitää mukana SOS-korttia.
Varfariinihoidon aikana INR-arvo kannattaa tarkistaa ennen matkaa ja heti matkan jälkeen. Hoitokortti tulee olla mukana. On hyvä selvittää etukäteen, missä voi tarvittaessa matkan aikana tarkistaa INR-arvon. Esimerkiksi muuttunut ruokavalio, vatsatauti ja kuume voivat vaikuttaa INR-arvoon.
Lue ohjeet matkustamiseen
Erityistilanteet
Toimenpiteet
Antikoagulaatiohoito voidaan joutua tauottamaan tilapäisesti, jos suunnitteilla on toimenpide, johon liittyy verenvuotoriski. Ohjaa asiakas kertomaan toimenpiteen tekevälle lääkärille antikoagulaatiohoidosta, jolloin lääkäri osaa ohjeistaa mahdollisesti tarvittavan lääketauon.
Suoran antikoagulantin tauko on yleensä 24–48 h. Varfariinihoitoa voidaan tarvittaessa keventää tai se keskeytetään muutama päivä ennen toimenpidettä. Yleensä INR-arvo mitataan ennen toimenpidettä. Varfariinihoidon tauon aikana voidaan tarvittaessa käyttää hepariinihoitoa.
Rytminsiirto ja katetriablaatio
Rytminsiirtoon ja katetriablaatioon liittyy erityinen aivoverenkierron häiriön vaara ja siksi on tärkeää, että antikoagulaatiohoito toteutuu parhaalla mahdollisella tavalla. Yli 48 tuntia jatkuneessa tai tuntemattoman ajan kestäneessä eteisvärinässä rytminsiirto tai katetriablaatio tehdään, jos varfariini on ollut hoitotasolla (INR > 2,0) tai suora antikoagulantti säännöllisessä käytössä kolmen viikon ajan.
Suuren tukosriskin potilailla antikoagulaatiohoitoa jatketaan pysyvästi. Pienen riskin potilailla hoito voidaan lopettaa kuukauden kuluttua rytminsiirrosta ja 2—3 kuukauden kuluttua katetriablaatiosta.
Raskaus ja imetys
Suoria antikoagulantteja ei voi käyttää raskauden eikä imetyksen aikana.
Varfariinia ei voi käyttää raskauden aikana, mutta imetyksen aikana kyllä.
Muut sairaudet
Kohonnut verenpaine tulee hoitaa huolellisesti hoitotavoitteeseen, koska korkea verenpaine altistaa antikoagulantin käyttäjän kallonsisäiselle verenvuodolle.
Syöpäsairauksien aikana veren hyytymistä estävä lääkitys toteutetaan yleensä hepariinihoitona, koska syöpäsairauksiin liittyy taipumus saada tukoksia ja toisaalta syövän hoitotoimiin liittyy usein myös lisääntynyt vuotoriski.
Munuaisten vajaatoiminta lisää verenvuotoriskiä. Suorien antikoagulanttien annosta voidaan siksi joutua pienentämään.
Suorien antikoagulanttien ohjauksessa lisäksi huomioitavaa
Lääkekorvaukset
Suorat antikoagulantit ovat eteisvärinän hoidossa erityiskorvattavia lääkkeitä. Korvauksen saamiseen tarvitaan B-lausunto. Lyhytaikaisessa hoidossa (kuten rytminsiirron tai katetriablaation yhteydessä) riittää reseptimerkintä.
Varfariinihoidon ohjauksessa lisäksi huomioitavaa
Lääkeannos määritetään INR-arvon perusteella
Varfariinin annos säädetään yksilöllisesti, ja se määritetään verinäytteestä mitattavan INR-arvon perusteella. INR:n normaaliarvo on 1,0. Varfariinihoitoa käyttävällä INR-tavoitetaso on tavallisesti 2–3. Jos INR-arvo on yli 3, verenvuotoriski kasvaa. Jos taas INR-arvo on alle 2, tukosriski kasvaa. Siksi INR-arvon pysyminen tavoitetasolla on olennaisen tärkeää.
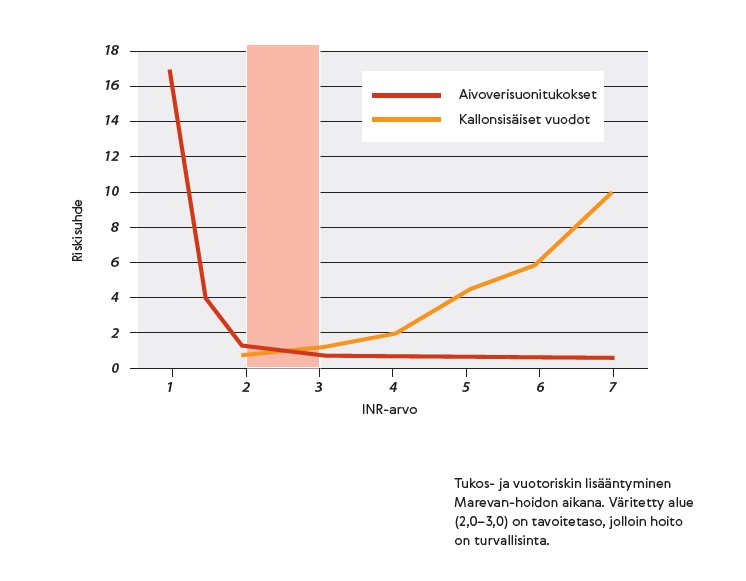
Hoidon alkuvaiheessa, ennen oikean annostuksen löytymistä, asiakas voi joutua käymään laboratoriossa useastikin, mutta tason vakiintuessa mittauksia tarvitaan harvemmin, yleensä kerran kuukaudessa. Ohjaa miten asiakas saa tiedon INR-tuloksesta ja lääkeannoksesta.
Jokaisen Marevan-potilaan tulee kirjata ylös omat INR-tuloksensa, lääkkeen päiväkohtaiset annokset sekä seuraavan mittauksen päivämäärä. Joskus voidaan tarvita suunnitelmasta poikkeavia, ylimääräisiä mittauksia. Tällaisia tilanteita ovat esimerkiksi muutokset muussa lääkityksessä, äkillinen tulehdustauti sekä mittaukset ennen lomamatkaa ja sen jälkeen.
Varfariinitabletteja on kahta eri vahvuutta, 3 mg (sininen) ja 5 mg (punainen). Jos asiakkaalla on käytössä kumpikin vahvuus, on oltava erityisen tarkka oikean annoksen varmistumiseksi.
Marevan-annos määrätään yleensä viikon kokonaisannoksena, joka jaetaan tasaisesti viikon eri päiville. Päiväkohtainen annos otetaan suurin piirtein samaan kellonaikaan joka päivä ruuan kanssa tai tyhjään vatsaan. Annostelussa kannattaa käyttää dosettia.
Jos päivän annos unohtuu, se lisätään seuraavan päivän annokseen. Jos samana päivänä otetaan vahingossa tupla-annos lääkettä, ylimääräinen annos vähennetään seuraavien päivien annoksista. Yhden päivän annosta saa lisätä tai vähentää 5 mg kerrallaan.
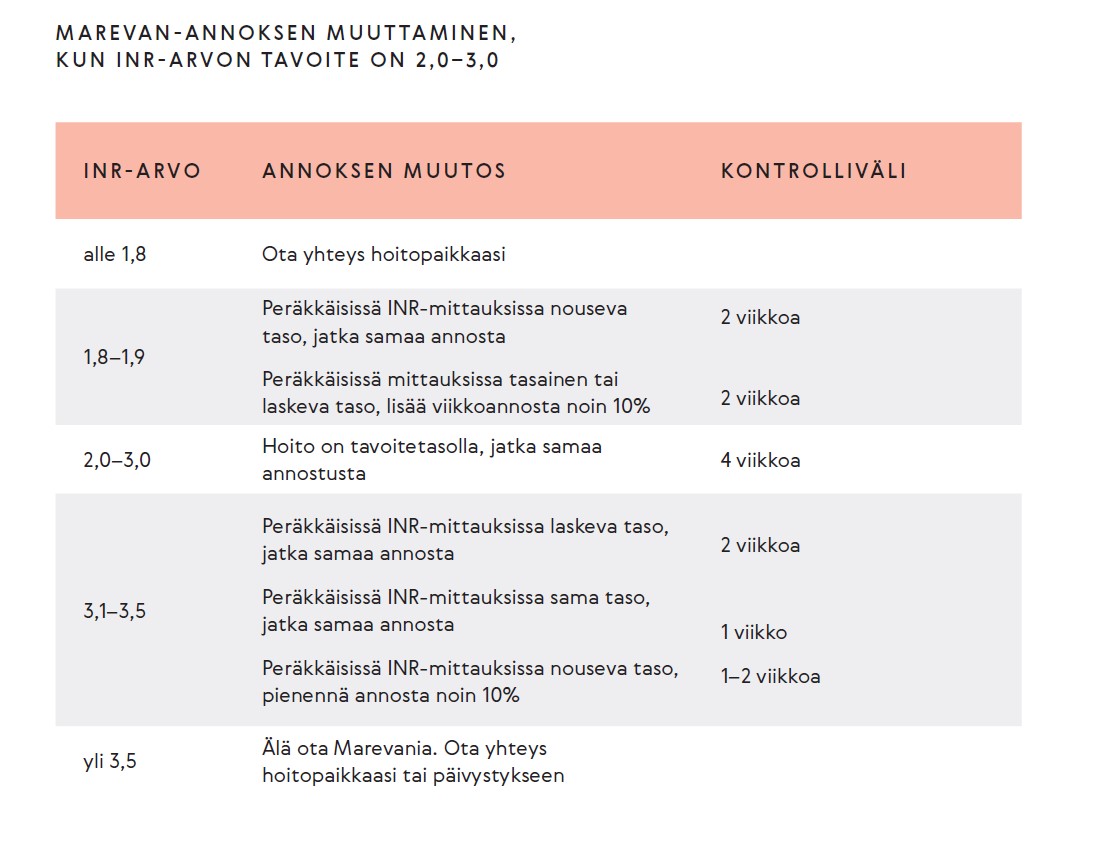
INR-tasoon vaikuttavat tekijät
Varfariinia käyttävien ei tarvitse muuttaa ruokavaliotaan. Suuria muutoksia kasvisten ja marjojen päivittäisissä käyttömäärissä on kuitenkin hyvä välttää. Lue lisää Sydän ja ruoka -suosituksesta.
Ruuan lisäksi INR-tasoon vaikuttavat infektiot (kuten vatsatauti tai flunssa) sekä tupakoinnin lopettaminen tai sen aloittaminen. Ylimääräinen INR-kontrolli on näissä tilanteissa tarpeen.
Jos Marevan-hoito ei onnistu
On erittäin tärkeää, että INR-arvot ovat tavoitealueella. Yksittäisistä ylityksistä tai alituksista ei tarvitse huolestua, mutta jos ongelma toistuu, hoidon onnistumista pitää arvioida pidemmältä aikajaksolta. Hyvän hoitotasapainon rajana pidetään sitä, että yli 80 % INR-mittaustuloksista olisi hoitoalueella (TTR-arvo). Jos näin ei ole, tukos- tai vuotovaara kasvaa.
Tavallisimmat syyt INR-arvojen suuriin muutoksiin ovat unohtuneet lääkeannokset, liian suuri tai liian vähäinen K-vitamiinin saanti, alkoholin liiallinen käyttö tai muu lääkitys. Jos INR-arvoissa tapahtuu usein suuria vaihteluita, kannattaa pohtia, löytyykö syy edellä mainituista tekijöistä. Jos hoitoa ei saada tasapainoon yrityksistä huolimatta, kannattaa harkita Marevanin vaihtoa suoraan antikoagulanttiin. Kaikille suora antikoagulantti ei kuitenkaan käy. Esimerkiksi potilaat, joilla on mekaaninen tekoläppä, tarvitsevat elinikäisen Marevan-lääkityksen.